TỔNG QUAN
Tụt lợi gây ra sự khó chịu và mất thẩm mỹ. Yêu cầu của bệnh nhân về thẩm mỹ và chức năng với tình trạng tụt lợi ở nhiều răng là thách thức lớn nhất trong điều trị. Chúng tôi đã so sánh hiệu quả của kỹ thuật Zucchelli với kỹ thuật đường hầm và cấy ghép mô liên kết ở bệnh nhân tụt lợi trên nhiều răng liền kề.
PHƯƠNG PHÁP
Nghiên cứu ở 20 bệnh nhân khỏe mạnh và có 75 tổn thương tụt lợi (phân loại Miller I hoặc II, 39 tổn thương trong nhóm Test và 36 tổn thương trong nhóm Control). Sau những điều trị ban đầu – không phẫu thuật, nhóm Test được điều trị với kỹ thuật Zucchelli và nhóm Control điều trị bằng kỹ thuật đường hầm và cấy ghép mô liên kết dưới biểu mô. Chỉ số mảng bám, chỉ số chảy máu, chiều sâu túi lợi, chiều sâu tụt lợi, mất bám dính trên lâm sàng và chiều cao lợi sừng hóa được đánh giá ở thời điểm ban đầu, sau phẫu thuật 3 và 6 tháng.
KẾT QUẢ
Mức độ che phủ chân răng trung bình là 89.33% ± 14.47% ở nhóm Test và 80.00% ± 15.39% ở nhóm Control, không có sự khác biệt rõ rằng giữa hai nhóm này. Thống kê cho thấy tỷ lệ che phủ khuyết hổng chân răng là 82.50% ± 23.72% ở nhóm Test và 71.40% ± 20.93% ở nhóm Control.
KẾT LUẬN
Kỹ thuật Zucchelli đạt được hiệu quả cả về độ che phủ chân răng và tăng lượng mô sừng hóa khi điều trị tụt lợi ở các răng liền kề, không tương ứng với số lượng tổn thương. Hơn nữa, kỹ thuật này không yêu cầu thêm một vị trí phẫu thuật như ghép mô liên kết dưới biểu mô (dựa theo “tiêu chuẩn vàng” trong SECTG).
GIỚI THIỆU
Tụt lợi là sự di chuyển của đường viền lợi về phía chóp so với đường ranh giới men-cement (CEJ) – theo bảng thuật ngữ về Nha chu của AAP năm 2001. Tụt lợi có thể xuất hiện ở những cá thể vệ sinh răng miệng kém hay tốt và thường ảnh hưởng đến đồng thời nhiều răng. Tụt lợi ở vùng răng trước ảnh hưởng lớn đến thẩm mỹ, nhiều bệnh nhân yêu cầu cải thiện cả thẩm mỹ và chức năng, đây là một thách thức lớn trong điều trị nha chu. Các cách tiếp cận điều trị che phủ chân răng đã được đề xuất ở nhiều thập kỷ trước như:
- Ghép lợi tự do – FGG (Miller-1985)
- Phẫu thuật di chuyển vạt về phía thân răng – CAF (Harris và cộng sự năm 1995)
- Ghép mô liên kết dưới biểu mô – SECTG (Langer và Langer năm 1985; Paoloantonio năm 1997)
- Kỹ thuật của Langer and Langer năm 1985
- Tái sinh mô có hướng dẫn – GTR (Pini và cộng sự năm 1996)
Di chuyển vạt về phía thân răng là kỹ thuật điều trị phẫu thuật được lựa chọn đầu tiên với những bệnh nhân có đủ mô sừng hóa ở phía chóp của tổn thương. Kết quả che phủ chân răng tốt, màu sắc và hình thể tương tự với mô lợi của răng kế cận và tái lập được cấu trúc mô học nguyên bản của mô lợi. Ở hầu hết trường hợp, cấy ghép mô liên kết dưới biểu mô được sử dụng kết hợp với kỹ thuật di chuyển vạt về phía thân răng. Tuy nhiên, phương pháp này sử dụng đường rạch dọc ở mô lợi mặt ngoài, điều đó có thể cản trở sự cấp máu và làm chậm quá trình lành thương, ảnh hưởng đến thẩm mỹ. Từ đó cần phát triển một kỹ thuật mới giúp lành thương nhanh hơn và tránh được các đường rạch dọc ở mặt ngoài (Zabalegui và cộng sự năm 1999).
Ghép mô liên kết dưới biểu mô (SECTG) được báo cáo rằng: tăng khả năng tiên lượng kết quả che phủ chân răng và được coi là cách tiếp cận tiêu chuẩn cho điều trị tụt lợi ở nhiều răng (Langer and Langer năm 1985). Chambrone và cộng sự (2008) đã báo cáo một đánh giá có hệ thống với 23 thử nghiệm lâm sàng theo phân loại Miller I và II, điều trị SECTG với ít nhất 10 người mỗi nhóm. Các tác giả kết luận rằng SECTG giúp che phủ thân răng tốt, tăng bám dính trên lâm sàng và tăng mô sừng hóa. Họ cho rằng SECTG là “tiêu chuẩn vàng” trong điều trị tụt lợi nhiều vị trí. Một số tác giả khác đánh giá hệ thống Cochrane liên tục từ năm 2009-2010 đã nêu ra, SECTG đạt được che phủ chân răng và tăng mô sừng hoá như kỳ vọng, SECTG dường như trở thành một lựa chọn lý tưởng. Denbowska và cộng sự (2007) cho rằng, ghép mô liên kết kết hợp với kỹ thuật “đường hầm” trong điều trị tụt lợi ở nhiều răng liền kề cho kết quả che phủ đáng kể ở răng tụt lợi phân loại I và II theo Miller, tăng chiều rộng lợi sừng hóa.
Chú ý quan trọng khi tiến hành quy trình cấy ghép che phủ chân răng và cải thiện thẩm mỹ là biến chứng sau phẫu thuật. Năm 2005, Harris và cộng sự đã đánh giá tỷ lệ xuất hiện và mức độ nghiêm trọng của các biến chứng sau phẫu thuật trên 500 mẫu nghiên cứu. Các tác giả đánh giá các yếu tố có thể liên quan như: tuổi, giới, tình trạng hút thuốc lá, mục đích cấy ghép (che phủ chân răng hay tăng kích thước mô lợi), kích thước vùng nhận mô ghép, vị trí của khuyết hổng cần điều trị. Những biến chứng cần xem xét như: đau, chảy máu, nhiễm khuẩn, sưng tấy sau phẫu thuật. Các tác giả kết luận rằng, không có yếu tố nào trong nghiên cứu làm tăng đáng kể tỷ lệ hay mức độ của biến chứng, và tỷ lệ xuất hiện hay mức độ nghiêm trọng của biến chứng dường như có thể chấp nhận được trên lâm sàng.
Năm 2000, Zucchelli và De Sanctis đã chứng minh kết quả đáng tin cậy của cách tiếp cận mới trong điều trị nha chu phẫu thuật – kỹ thuật Zucchelli, một biến đổi của kỹ thuật di chuyển vạt về phía thân răng khi điều trị những khuyết hổng tụt lợi ở nhiều răng liền kề. Với hiểu biết của chúng tôi, chưa có nghiên cứu nào so sánh hiệu quả lâm sàng của kỹ thuật Zucchelli với kỹ thuật đường hầm có ghép mô liên kết để điều trị tụt lợi ở nhiều răng liền kề đối với vùng thẩm mỹ.
VẬT LIỆU VÀ PHƯƠNG PHÁP
Nghiên cứu trên 20 đối tượng khỏe mạnh trong độ tuổi 18-55 và có ít nhất 2 tổn thương tụt lợi theo phân loại Miller I hoặc II ở những răng liền kể ở vùng thẩm mỹ hàm trên. Đối tượng nghiên cứu được chọn lọc từ nhóm bệnh nhân ngoại trú ở khoa Nha chu và Cấy ghép nha khoa, bệnh viện Pimpri, Pune. Các đối tượng tự nguyện đồng ý tham gia sau khi được giải thích chi tiết về nghiên cứu. Đánh giá từ răng 15 đến răng 25. Các đối tượng đều có tình trạng vệ sinh răng miệng chấp nhận được. Chia 2 nhóm nghiên cứu, mỗi nhóm 10 đối tượng bao gồm tổng số 75 tổn thương tụt lợi. Nghiên cứu so sánh 2 nhóm nghiên cứu với khoảng tin cậy 80% và 95% và cỡ mẫu 10 ở mỗi nhóm. Các đối tượng được phân chia ngẫu nhiên vào 2 nhóm. Nhóm Test gồm 39 tổn thương được điều trị bằng kỹ thuật Zucchelli và nhóm Control gồm 36 tổn thương được điều trị bằng kỹ thuật đường hầm và ghép mô liên kết. Nhóm Control có vòm miệng trung bình hoặc sâu, đủ để cung cấp mô ghép cho điều trị. Theo dõi và ngoại trừ tình trạng:
- Tiền sử sử dụng lâu dài các loại thuốc: kháng sinh, steroid, thuốc ức chế miễn dịch, aspirin, thuốc chống đông, hay các loại thuốc liên quan đến bệnh nha chu khác.
- Bệnh lý toàn thân như: đái tháo đường, tăng huyết áp, HIV, ung thư và các bệnh lý biến chất xương
- Tình trạng vệ sinh răng miệng không tốt, kỹ thuật chải răng không đúng
- Răng khấp khểnh, răng có chân răng lồi
- Phụ nữ có thai.
Trước phẫu thuật, ghi lại bệnh sử và đánh giá tình trạng nha chu một cách đầy đủ. Xét nghiệm tổng phân tích máu ngoại vi được tiến hành. Các số liệu về chỉ số mảng bám (PI) và chỉ số chảy máu (BI) được đo lường. Độ sâu tụt lợi (RD) được đo từ CEJ đến vị trí thấp nhất về phía chóp của đường viền lợi. Độ sâu thăm dò (PD) được đo từ đường viền lợi đến đáy rãnh lợi. Chiều cao lợi sừng hóa (KGH) đo từ viền lợi đến ranh giới lợi-niêm mạc. Các chỉ số RD, PD, KGH được đo bằng đầu thăm dò của cây nha chu có phân độ William. Tất cả các thông số trên được ghi lại theo một biểu đồ tiêu chuẩn, theo dõi ngay sau khi phẫu thuật, và sau phẫu thuật 3 tháng, 6 tháng. Sau khi đánh giá tình trạng ban đầu, các đối tượng nghiên cứu được vệ sinh răng miệng dự phòng và hướng dẫn vệ sinh răng miệng tại nhà. “Chải răng theo hướng dọc” là kỹ thuật được khuyên dùng cho những răng tụt lợi để giảm thiểu sang chấn đường viền lợi. Điều trị phẫu thuật được tiến hành khi bệnh nhân kiểm soát mảng bám trên lợi tốt.
Để chắc chắn về khả năng tái sinh mô lợi trên lâm sàng thì các bác sĩ được đào tạo trước đó đã tiến hành phẫu thuật ở cả 2 nhóm nghiên cứu. Các thông số trước và sau phẫu thuật được ghi lại và phân tích bởi một giám định viên khác (AK), người này không được biết phân loại của nhóm nghiên cứu (làm mù). Người giám định sẽ hiệu chuẩn khi phát hiện mối liên quan có ý nghĩa thống kê của RD, PD, KGH và sự khác biệt không có ý nghĩa thống kê của những đo lường trùng lặp.
QUY TRÌNH PHẪU THUẬT
Nhóm Test
- Gây tê tại chỗ
- Bộc lộ bề mặt chân răng bằng dụng cụ cầm tay kết hợp với mũi khoan để loại bỏ những cấu trúc bất thường. Bề mặt chân răng được xử lý bằng dung dịch acid HCl (100mg/ml) trong 4 phút bằng kỹ thuật đánh bóng nhẹ nhàng, sau đó bơm rửa sạch.
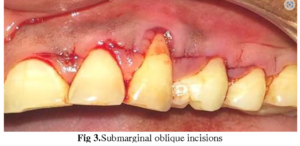
- Tạo vạt bao theo kỹ thuật Zucchelli: đường rạch ngang biến đổi thành những đường rạch chéo đi phía trên ranh giới của nhú lợi, đưa dao song song với trục đứng của răng để cắt nhú lợi. Những đường rạch đó liên tục với đường rạch đi men theo rãnh lợi xung quanh vị trí tụt lợi. Mỗi nhú lợi được lật ra bằng đường cắt xiên đi vào vùng kẽ răng. Đặc biệt, nhú lợi phía gần nằm về phía chóp và phía xa hơn so với đường giữa của vạt, trong khi nhú lợi phía xa thì nằm về phía chóp và phía gần.
- Lật vạt bao theo độ sâu: bán phần – toàn bộ – bán phần theo hướng từ cổ răng đến chóp răng. Vùng nhú được lật vạt bán phần, phần mô lợi ở phía chóp của khoảng chân răng bị bộc lộ được lật vạt toàn bộ, để chắc chắn đủ độ dày của mô che phủ chân răng sau này. Và phần vạt phía chóp nhất được lật lên theo kiểu vạt bán phần, tạo điều kiện cho việc di chuyển vạt về phía thân răng một cách dễ dàng. Dùng curette nạo sạch bề mặt chân răng đã được bộc lộ – nơi thiếu bám dính trên lâm sàng (CAL, tụt lợi + rãnh lợi), đặc biệt không được xâm phạm những vùng xương thoái hóa để tránh tổn thương mô liên kết sợi vẫn bám ở cement. Bảo tồn giải phẫu của nhú lợi, chỉ loại bỏ phần biểu mô bên ngoài, giữ lại mô liên kết đệm bên dưới để khâu lại nhú lợi ở những bước sau.
- Di chuyển vạt: cắt một đường sắc gọn vào đường ranh giới của cơ ở ngách tiền đình để loại bỏ áp lực do căng cơ. Di chuyển vạt về phía thân răng được thuận lợi hơn nếu loại bỏ áp lực do môi và cơ tác dụng lên phần phía chóp của vạt. Khi bóc tách vạt, mỗi nhú lợi được xoay về phía rìa của vạt để cuối cùng đặt lại ở trung tâm của vùng kẽ răng. Khi dịch chuyển vạt cần cân nhắc phần ranh giới của vạt có trùm qua đường CEJ ở mỗi răng đơn lẻ và duy trì ổn định ngay cả khi chưa khâu cố định hay không. Vạt phía ngoài được đặt lại mà không chịu áp lực nào và nằm ở vị trí chính xác, đủ để che phủ bề mặt chân răng vừa sửa soạn. Mỗi nhú lợi được cố định vào đệm mô liên kết ở vùng kẽ răng và khâu treo vào răng, sử dụng loại chỉ tơ đa sợi không tiêu 5-0.
- Băng nha chu được sử dụng để bảo vệ vùng phẫu thuật khỏi các chấn thương cơ học trong giai đoạn lành thương ban đầu (Zucchelli và De Sanctis, 2000).
Nhóm Control
Gây tê tại chỗ
Tạo một đường hầm ở mô lợi mặt ngoài: một đường rạch vạt bán phần đi trong rãnh lợi được tạo ở mỗi vùng khuyết tụt lợi, mở rộng đến đường ranh giới lợi – niêm mạc (MGJ) để giảm căng vạt và tạo khoảng cho ghép mô liên kết (CTG). Đường rạch bán phần mở rộng sang bên đi xuyên qua vùng nhú lợi giữa những răng cần điều trị mà không cắt đứt chúng. Đường rạch này cách khoảng 3-5mm theo chiều gần – xa đến vùng cấy ghép mô liên kết. Chú ý khi đi xuyên qua đường ranh giới lợi – niêm mạc tránh làm thủng vạt.
- Lấy mô ghép: sau khi gây tê tại chỗ, một mảnh mô liên kết dưới biểu mô sẽ được lấy từ vòm miệng (từ răng hàm nhỏ đến răng hàm lớn) bằng kỹ thuật Trap door (Harris, 1992). Thăm dò xuyên niêm mạc để chắc chắn có đủ độ dày mô liên kết ở vùng khẩu cái cứng, sau đó rạch vạt bán phần theo đường rạch ngang cách đường viền lợi phía khẩu cái khoảng 4mm và mở rộng theo chiều gần – xa, tương ứng với kích thước ở vùng cấy ghép. Đường rạch dọc ở hai đầu của đường rạch ngang đầu tiên, thuận lợi cho việc tạo đường vào tiếp cận mô liên kết bên dưới. Bộc lộ mô liên kết, thu hoạch mô bằng dao và bóc tách màng xương, lấy khoảng 1.5-2mm chiều dày. Vạt được đặt lại để đóng kín vị trí vừa lấy mô và khâu cố định.
- Cấy ghép mô: mảnh mô liên kết ngay lập tức được đặt vào vùng cấy ghép đã được sửa soạn trước đó, chú ý đặt đúng vị trí. Vạt được đặt lại về phía thân răng để che phủ vùng cấy ghép và nằm ngang mức CEJ, cố định vạt bằng chỉ tơ đa sợi không tiêu 5-0.
- Băng nha chu che phủ vùng phẫu thuật để tránh các chấn thương cơ học trong giai đoạn lành thương ban đầu (Wennstrom và Zucchelli năm 1996).


Sau phẫu thuật, bệnh nhân được kê đơn thuốc kháng sinh (Amoxicillin, 500mg/ngày x 7 ngày) và thuốc giảm đau. Kê đơn nước súc miệng bằng Chlohexidine 0.2% ở giai đoạn đầu của lành thương. Tháo chỉ sau phẫu thuật 2 tuần. Vạt phía ngoài sẽ lành thương sau khoảng 2 tuần (Zucchelli và De Sanctis, 2000). Chăm sóc răng miệng dự phòng thường xuyên sau 1,3,5 tuần sau khi tháo chỉ và mỗi 3 tháng sau đó. Tất cả đối tượng được đánh giá lại sau 3 và 6 tháng để ghi lại chỉ số mảng bám, chỉ số chảy máu, RD, PD, KGH và sự che phủ chân răng. Không bệnh nhân nào xảy ra biến chứng sau phẫu thuật.
Ảnh 1-3: nhóm Test (Zucchelli technique)



Ảnh 4-6: nhóm Control (Tunner technique và SECTG)



PHÂN TÍCH THỐNG KÊ
Kết quả được thể hiện trong chỉ số ± SD trong mỗi đo lường. Dữ liệu được phân tích để đánh giá thay đổi trong mỗi nhóm và giữa các nhóm nghiên cứu (p<0.05 có ý nghĩa thống kê). Tất cả phân tích được thực hiện bằng phần mềm SPSS ver 16.10 (SPSS Inc., IBM, Chicago, USA).
KẾT QUẢ
Chỉ số mảng bám (PI) giảm đáng kể sau phẫu thuật so với thời điểm ban đầu ở cả hai nhóm nghiên cứu. Ở nhóm Test chỉ số giảm 0.43 ± 0.25 sau 3 tháng và 0.68 ± 0.24 sau 6 tháng, trong khi ở nhóm Control là 0.42 ± 0.19 sau 3 tháng và 0.69 ± 0.21 sau 6 tháng (p<0.05 cho cả hai nhóm, bảng 1). Sự khác biệt không có ý nghĩa thống kê về tiêu chí “giảm chỉ số mảng bám” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).
Chỉ số chảy máu (BI) giảm đáng kể sau phẫu thuật so với thời điểm ban đầu ở cả hai nhóm nghiên cứu. Ở nhóm Test giảm 0.30 ± 0.32 sau 3 tháng và 0.44 ± 0.25 sau 6 tháng. Nhóm Control giảm 0.46 ± 0.43 sau 3 tháng và 0.85 ± 0.44 sau 6 tháng (p<0.05 cho cả 2 nhóm, bảng 1). Sự khác biệt không có ý nghĩa thống kê đối với tiêu chí “giảm chỉ số chảy máu” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).
Độ sâu thăm dò (PD) ở nhóm Test giảm đi 0.05 ± 0.22 mm ở thời điểm 3 tháng sau phẫu thuật so với trước phẫu thuật gần như không có sự khác biệt, trong khi chỉ số đó ở nhóm Control là 0.14 ± 0.35 mm (khác biệt có ý nghĩa thống kê – p<0.05, bảng 2). Ở thời điểm 6 tháng sau phẫu thuật, nhóm Test giảm 0.08, (không có ý nghĩa thông kê, p>0.05) và nhóm Control giảm 0.11 ± 0.31 mm (có ý nghĩa thống kê, p<0.05), bảng 2. Sự khác biệt không có ý nghĩa thống kê đối với tiêu chí “giảm chỉ số PD” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).




Độ sâu tụt lợi (RD) đo sau 3 tháng, giảm 1.49 ± 0.56 mm ở nhóm Test và 1.33 ± 0.59 mm ở nhóm Control (tương ứng ảnh 2 và 5) khi so với trước phẫu thuật (tương ứng ảnh 1 và 4), có ý nghĩa thống kê, p<0.001, bảng 2. Ở thời điểm 6 tháng sau phẫu thuật, nhóm Test và nhóm Control giảm tụt lợi đáng kể, tương ứng 1.93 ± 0.77 mm và 2.0 ± 0.72 mm (p<0.001 ở cả hai nhóm, bảng 2, hình 3 và 6). Tuy nhiên, sự khác biệt không có ý nghĩa thống kê với tiêu chí “giảm chỉ số RD” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).
Mất bám dính lâm sàng (CAL) ở nhóm Test đạt 1.52 ± 0.60 mm sau 3 tháng, sau 6 tháng là 1.89 ± 0.79 mm và nhóm Control có CAL đạt 1.5 ± 0.56mm và sau 6 tháng là 2.11 ± 0.70 mm (p<0.001, bảng 2), số liệu có ý nghĩa thống kê. Sự khác biệt không có ý nghĩa thống kê về “mức độ mất bám dính” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).
Chiều cao lợi sừng hóa (KGH) sau 3 tháng tăng 0.29 ± 0.69 mm ở nhóm Test (có ý nghĩa thống kê, p<0.05) và 0.12 ± 0.42 mm ở nhóm Control (không có ý nghĩa thống kê, bảng 2, ảnh 2 và 4). Sau 6 tháng, chỉ số KGH là 0.57 ± 0.50 mm ở nhóm Test và 0.34 ± 0.77 mm ở nhóm Control (ảnh 3 và 6), số liệu có ý nghĩa thống kê ở cả hai nhóm (p<0.001, bảng 2). Tuy nhiên, sự khác biệt không có ý nghĩa về “chiều cao lợi sừng hóa” giữa hai nhóm trong cả hai khoảng thời gian đánh giá (bảng 4).
Tỷ lệ che phủ chân răng được tính toàn theo công thức:
% che phủ chân răng = 100 × [độ sâu tụt lợi ban đầu – độ sâu tụt lợi sau phẫu thuật]/độ sâu tụt lợi ban đầu
Tỷ lệ che phủ chân răng ở nhóm Test là 89.33% ± 14.47% và 80.00% ± 15.39% ở nhóm Control, 3 tháng sau phẫu thuật. Tỷ lệ che phủ hoàn toàn khuyết hổng ở nhóm Test là 82.50% ± 23.72% và 71.40% ± 20.93% ở nhóm Control (bảng 3). Sự khác biệt không có ý nghĩa thống kê về cả hai chỉ số giữa hai nhóm đánh giá (bảng 4).
BÀN LUẬN
Điều trị tụt lợi đang trở thành điều trị quan trọng với vấn đề thẩm mỹ. Cải thiện thẩm mỹ nụ cười hay cải thiện chức năng là những mục tiêu chính của quy trình che phủ chân răng. Tụt lợi thường ảnh hưởng đến những răng liền kề nhau. Để giảm tối đa số lần phẫu thuật và đạt được kết quả thẩm mỹ tối ưu, tất cả những khuyết hổng nên được che phủ đồng thời trong một lần điều trị (Zucchelli và De Sanctis, 2000). Đây cũng là vấn đề thách thức đối với nhà lâm sàng, tuy nhiên phương pháp này sẽ giảm khó chịu đáng kể cho bệnh nhân. Kỹ thuật di chuyển vạt về phía thân răng (CAF) và vạt bao trên màng xương cùng với những biến đổi còn được gọi là “kỹ thuật đường hầm”, là những lựa chọn điều trị đối với tụt lợi trên nhiều răng (Jung và cộng sự, 2008). Vùng răng hàm nhỏ và răng hàm lớn thường xảy ra tình trạng tụt lợi (Loe và cộng sự năm 1992; Serino và cộng sự năm 1994). Tuy nhiên, theo Serino và cộng sự (1994), những đánh giá sau 12 năm cho thấy: đối tượng nghiên cứu trong độ tuổi 18-29 có răng cửa và răng nanh hàm trên thường bị ảnh hưởng bởi tụt lợi. Bởi vậy, răng cửa, răng nanh và răng hàm nhỏ được lựa chọn trong nhiều nghiên cứu gần đây (Wennstrom và Zucchelli, 1996). Hút thuốc lá có thể ảnh hưởng đến kết quả điều trị và cần cân nhắc khi lên kế hoạch phẫu thuật nha chu (Luiz và Leandro, 2006). Vì vậy, nghiên cứu của chúng tôi đã loại trừ những đối tượng hút thuốc lá. Tất cả bề mặt chân răng trong nghiên cứu này được xử lý bằng dung dịch tetracycline HCl dựa theo báo cáo của Isik và cộng sự năm 2000, 50-150 mg/ml dung dịch tetracycline HCl cho hiệu quả đáng kể giúp mở các ống ngà chân răng.
Giữa rất nhiều phương thức điều trị khác nhau, kỹ thuật ghép mô liên kết dưới biểu mô (SECTG) cùng nhiều kỹ thuật biến đổi được chứng minh có tiên lượng tốt, tỷ lệ che phủ chân răng cao và tỷ lệ biến chứng thấp. Che phủ chân răng với SECTG cho kết quả duy trì lâu dài. Vì vậy, phương pháp SECTG được coi là “tiêu chuẩn vàng” khi đánh giá về độ an toàn và hiệu quả đối với quy trình che phủ chân răng (Jung và cộng sự, 2008). Tuy nhiên, ghép mô liên kết thường được tiến hành kết hợp với di chuyển vạt về phía thân răng, đây là một quy trình cần tạo những đường rạch dọc ở mặt ngoài, vì vậy có thể chậm lành thương. Trong khi kỹ thuật tạo vạt bao (kỹ thuật đường hầm) giải quyết được hạn chế trên và cho kết quả lành thương nhanh hơn, là kỹ thuật được nhiều tác giả khuyên dùng.
Với hiểu biết của chúng tôi, chưa có nghiên cứu nào so sánh tổn thương tụt lợi đơn lẻ và tụt lợi trên nhiều răng về yêu cầu thẩm mỹ. Rất ít dữ liệu liên quan đến điều trị tụt lợi ở nhiều răng và không có dữ liệu so sánh hai quy trình như trong bài nghiên cứu đã đề cập. Thiếu thông tin về hướng dẫn sử dụng quy trình SECTG cho điều trị tụt lợi ở nhiều răng. “Sự không phổ biến về quy trình này có thể tăng khó chịu cho bệnh nhân vì lấy quá nhiều mô ghép từ vòm miệng. Hơn nữa, mảnh mô liên kết quá lớn làm giảm trao đổi chất giữa vạt bao phủ và giường nhận mô ghép bên dưới, vì thế tăng nguy cơ thoái hóa vạt và gây lộ mảnh mô ghép kém thẩm mỹ”- theo Zucchelli và cộng sự năm 2009. Vì vậy, chúng tôi hướng đến làm sáng tỏ hiệu quả của kỹ thuật Zucchelli và quy trình ghép mô liên kết trong nghiên cứu này.
Kỹ thuật chải răng có liên quan đến khả năng duy trì kết quả của điều trị che phủ chân răng, điều này đã được chứng minh. Những bệnh nhân trong nghiên cứu này được hướng dẫn chải răng theo chiều dọc để hạn chế sang chấn do bàn chải và đạt được sự kiểm soát mảng bám tối ưu. Nhờ sự theo dõi, kiểm soát liên tục, các chỉ số mảng bám, chỉ số chảy máu giảm đáng kể trong giai đoạn theo dõi ở cả hai nhóm nghiên cứu. Kỹ thuật chải răng này được đề cập trong nghiên cứu của Wenstrom và Zucchelli (1996) được coi là kỹ thuật chải răng không sang chấn, rất quan trọng với kết quả thành công của quy trình che phủ chân răng.
Trong nghiên cứu này, chỉ số PD và RD giảm đáng kể trong khi CAL và KGH tăng trong 6 tháng theo dõi sau phẫu thuật ở cả nhóm Test và nhóm Control. Hơn nữa, đạt được che phủ chân răng ở cả hai nhóm, hầu hết các khuyết hổng được che phủ, số liệu có ý nghĩa thống kê. Ở nhóm Test, tất cả kết quả được ghi lại sau 1 năm và 5 năm nghiên cứu là tương tự nhau theo nghiên cứu của Zucchelli và De Sanctis năm 2000 và năm 2005. Tuy nhiên, kết quả của những nghiên cứu này được đánh giá sau thời gian dài (tối thiểu là 1 năm), trong khi nghiên cứu của chúng tôi đánh giá kết quả chỉ trong 6 tháng sau phẫu thuật. Với nhóm Control, không có dữ liệu cụ thể về tăng CAL và giảm PD, RD liên quan đến kỹ thuật đường hầm và ghép mô liên kết cho điều trị tụt lợi ở nhiều răng. Tuy nhiên, điều thú vị là những ghi chép này cho thấy không có sự khác biệt về những đo lường, đánh giá sau 6 tháng ở hai nhóm nghiên cứu, mặc dù tỷ lệ che phủ chân răng và số bệnh nhân được che phủ chân răng hoàn toàn ở nhóm Test cao hơn một chút.
Khi so sánh sự khác nhau giữa hai kỹ thuật, một nghiên cứu áp dụng hai kỹ thuật này trong cùng một bệnh nhân: chia hai nửa cung hàm, một bên áp dụng kỹ thuật Zucchelli và một bên áp dụng ghép mô liên kết. Tuy nhiên sự co rút của mô khác nhau ở hai kỹ thuật. Những bệnh nhân khác nhau có khả năng lành thương khác nhau và họ thỏa hiệp với kết quả thẩm mỹ chung là khác nhau. Vì vậy, chúng tôi tránh thiết kế chia hai phần cung hàm như vậy và sử dụng thiết kế nghiên cứu song song trong nghiên cứu của mình.
Thực tế, quy trình di chuyển vạt về phía thân răng có kết quả tăng chiều cao lợi, có thể được giải thích bởi một số sự kiện trong quá trình lành thương và trưởng thành của đường biên giới mô. Đầu tiên, đường ranh giới lợi – niêm mạc có xu hướng trở về vị trí đúng về mặt di truyền của nó sau khi bị kéo đến vị trí mới trong quá trình tạo vạt. Thứ hai, không thể loại trừ mô hạt có nguồn gốc từ mô dây chằng nha chu cũng góp phần tăng thể tích lợi.
Nhìn chung, nghiên cứu này chứng minh hiệu quả của kỹ thuật Zucchelli (một cải tiến của kỹ thuật di chuyển vạt về phía thân răng) với kiểm soát tụt lợi ở nhiều răng lân cận trong vùng thẩm mỹ. Kỹ thuật cải tiến mới này không yêu cầu vùng cho mô, được chứng minh là kỹ thuật an toàn và cho tiên lượng tốt (Zucchelli và De Sanctis, 2000). Hơn nữa, che phủ chân răng và kết quả thẩm mỹ được ghi nhận sau thời gian dài theo dõi cho thấy đạt được hiệu quả lâu dài (5 năm) ở những bệnh nhân sử dụng kỹ thuật chải răng đúng cách, không sang chấn (Zucchelli và De Sanctis, 2005). Kỹ thuật Zucchelli không sử dụng đường rạch tách vạt là đường rạch dọc, nên không tổn hại đến sự cấp máu phía bên của vạt và tránh được sẹo xấu sau phẫu thuật (Sẹo lồi, Joly và cộng sự 2007).
Mặt khác, quy trình ghép mô liên kết dưới biểu mô yêu cầu vật liệu tự thân, như vậy cần tạo thêm một vùng phẫu thuật khác, kéo dài thời gian lành thương, tăng khả năng tổn thương mô, bệnh nhân tăng cảm giác khó chịu trong và sau phẫu thuật. Những hạn chế trên có thể khó có được sự chấp thuận của bệnh nhân. Lựa chọn đối tượng nghiên cứu nghiêm ngặt có thể là yếu tố làm tăng hiệu quả của phẫu thuật. Chọn những khuyết hổng tụt lợi phân loại nhóm I và II theo Miller không kèm theo mòn cổ răng nghiêm trọng hoặc khử khoáng ở chân răng. Sử dụng vạt bao vì cần mở rộng vạt đến răng kế cận phía gần và phía xa của răng tổn thương, vì vậy tác động đến đường viền mô mềm của răng bên cạnh, cho kết quả hài hòa hơn, hình dạng vỏ sò hay lưỡi dao ở tất cả các răng trên nửa cung hàm can thiệp.
Giới hạn theo dõi sau phẫu thuật trong nghiên cứu này là 6 tháng, khác với những nghiên cứu trước đó của Zucchelli và De Sanctis năm 2000 và 2005 hay Zucchelli năm 2009. Đánh giá trong thời gian dài hơn có thể cần thiết với những thử nghiệm lâm sàng trong tương lai để đánh giá hiệu quả và lợi ích lâu dài của kỹ thuật. Nghiên cứu này cũng chọn đối tương có tụt lợi phân loại theo Miller nhóm I và II với chiều sâu tụt lợi trung bình 2mm. Hơn nữa, chúng tôi sử dụng nghiên cứu song song, trong những thử nghiệm so sánh, thiết kế nghiên cứu chia phần trong miệng sẽ thích hợp hơn để đánh giá phản ứng khác nhau của các kỹ thuật trên cùng một bệnh nhân.
KẾT LUẬN
Cả hai kỹ thuật đều được áp dụng trong điều trị tụt lợi trên nhiều răng, nghiên cứu này đã chứng minh hiệu quả về cả khả năng che phủ chân răng và tăng chiều cao lợi sừng hóa. Che phủ chân răng có thể đạt hiệu quả không phân biệt số lượng tổn thương, hay có/ không can thiệp phẫu thuật hai lần. Tuy nhiên, kỹ thuật Zucchelli (cải tiến của kỹ thuật di chuyển vạt về phía chóp-CAF) có ưu điểm hơn kỹ thuật đường hầm với ghép mô liên kết dưới biểu mô. Kỹ thuật này dễ dàng cho cả bác sĩ điều trị và bệnh nhân (Zucchelli và De Sanctis, 2000). Hơn nữa, về lâu dài, những thử nghiệm lâm sàng với thiết kế chia phần trong miệng, so sánh kỹ thuật Zucchelli với những kỹ thuật khác và phân tích mô học của phần tái tạo mô bám dính sẽ cung cấp những bằng chứng thuyết phục hơn.

